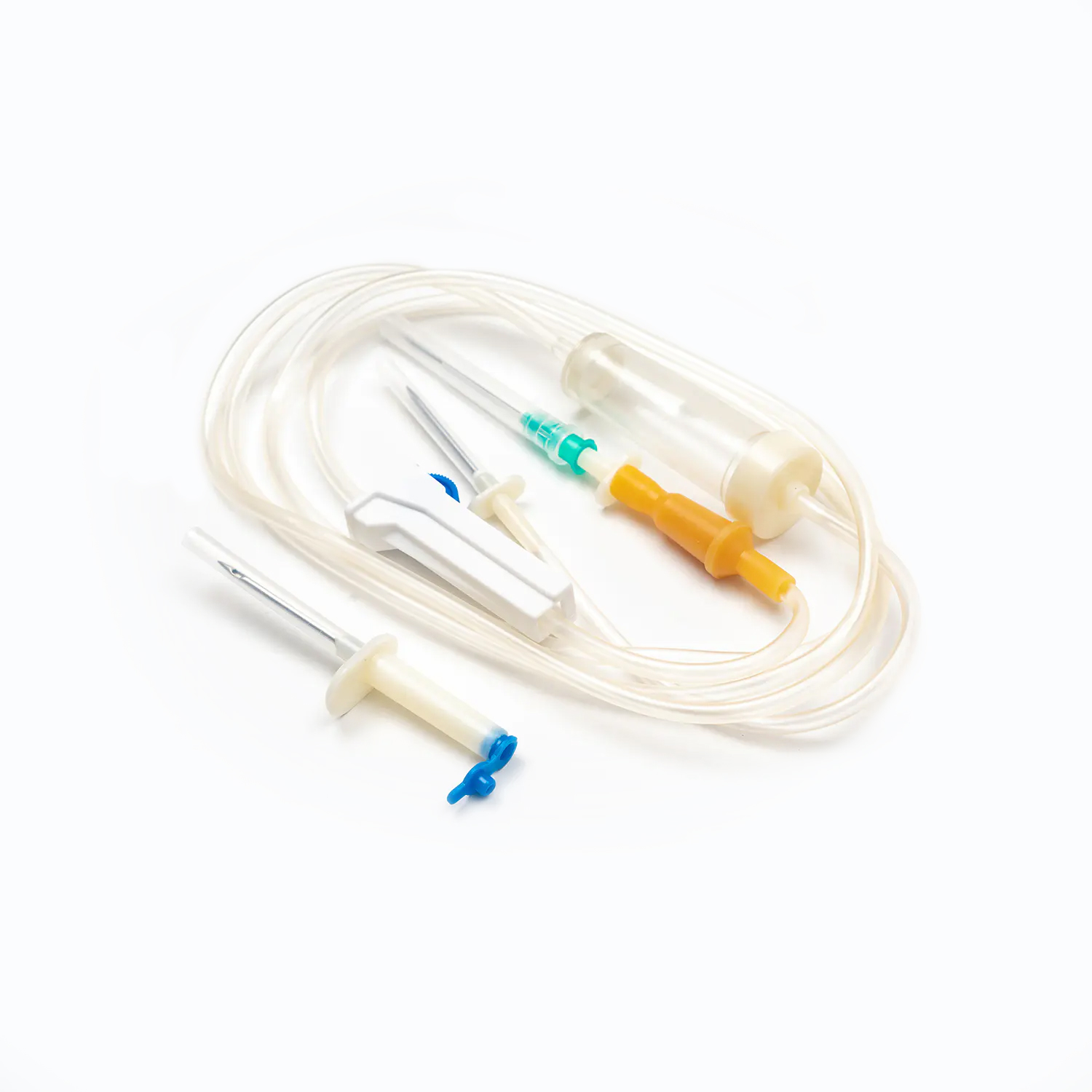
Beyond the Bag: kompleksowy przewodnik po zestawie transfuzji krwi
Jul 22,2025
I. Wprowadzenie do zestawów transfuzji krwi
Transfuzja krwi jest ratującą życie procedurą medycznąW która obejmuje przenoszenie krwi lub składników krwi od dawcy do krwioobiegu biLubcy.
Podróż transfuzji krwi, a zatem ewolucja używanych do niej urządzeń, obejmuje wieki.
We współczesnej medycynie zestaw transfuzji krwi jest niezbędnym narzędziem, odgrywającą istotną rolę w szerokiej gamie scenariuszy klinicznych.
Ii. Składniki stIardowego zestawu transfuzji krwi
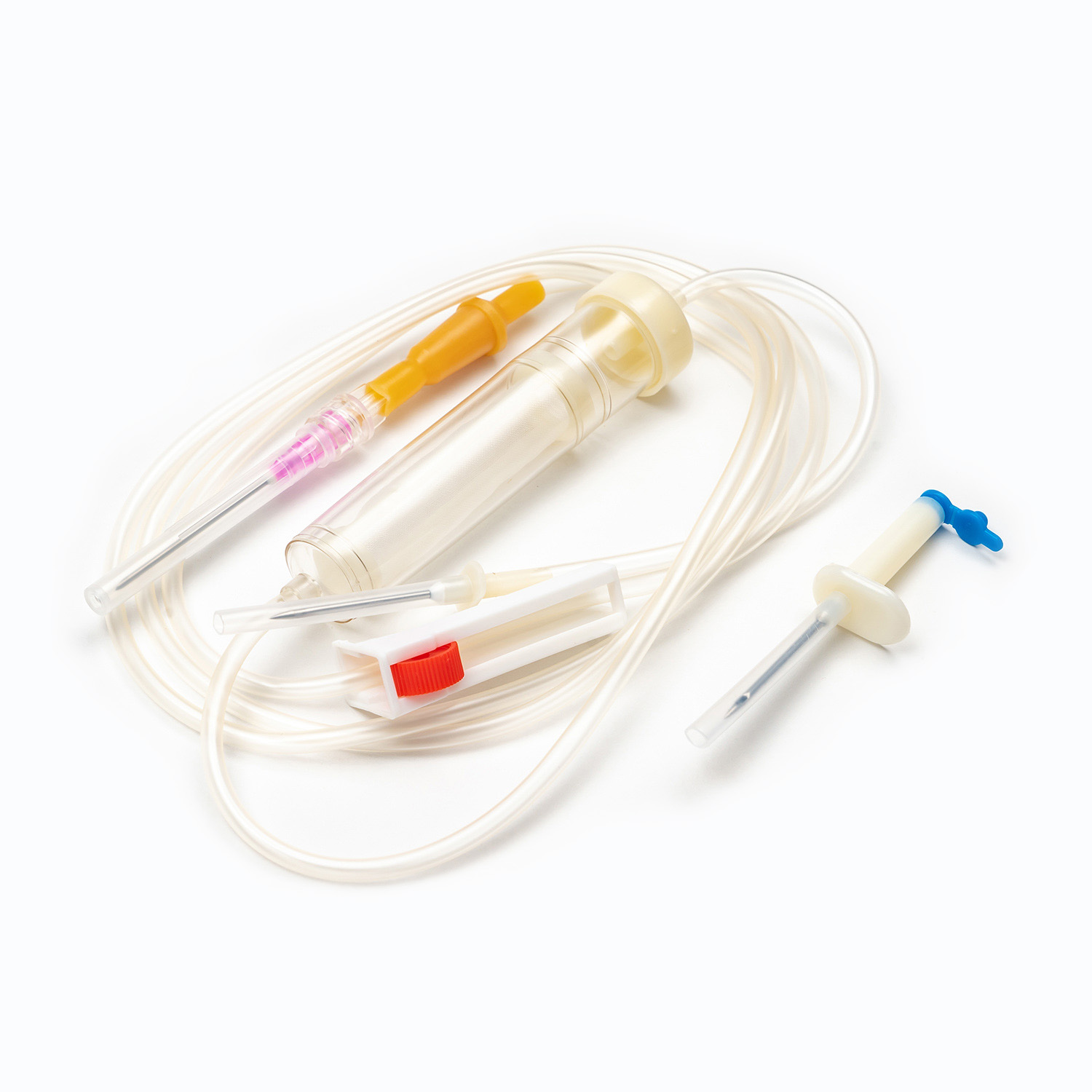
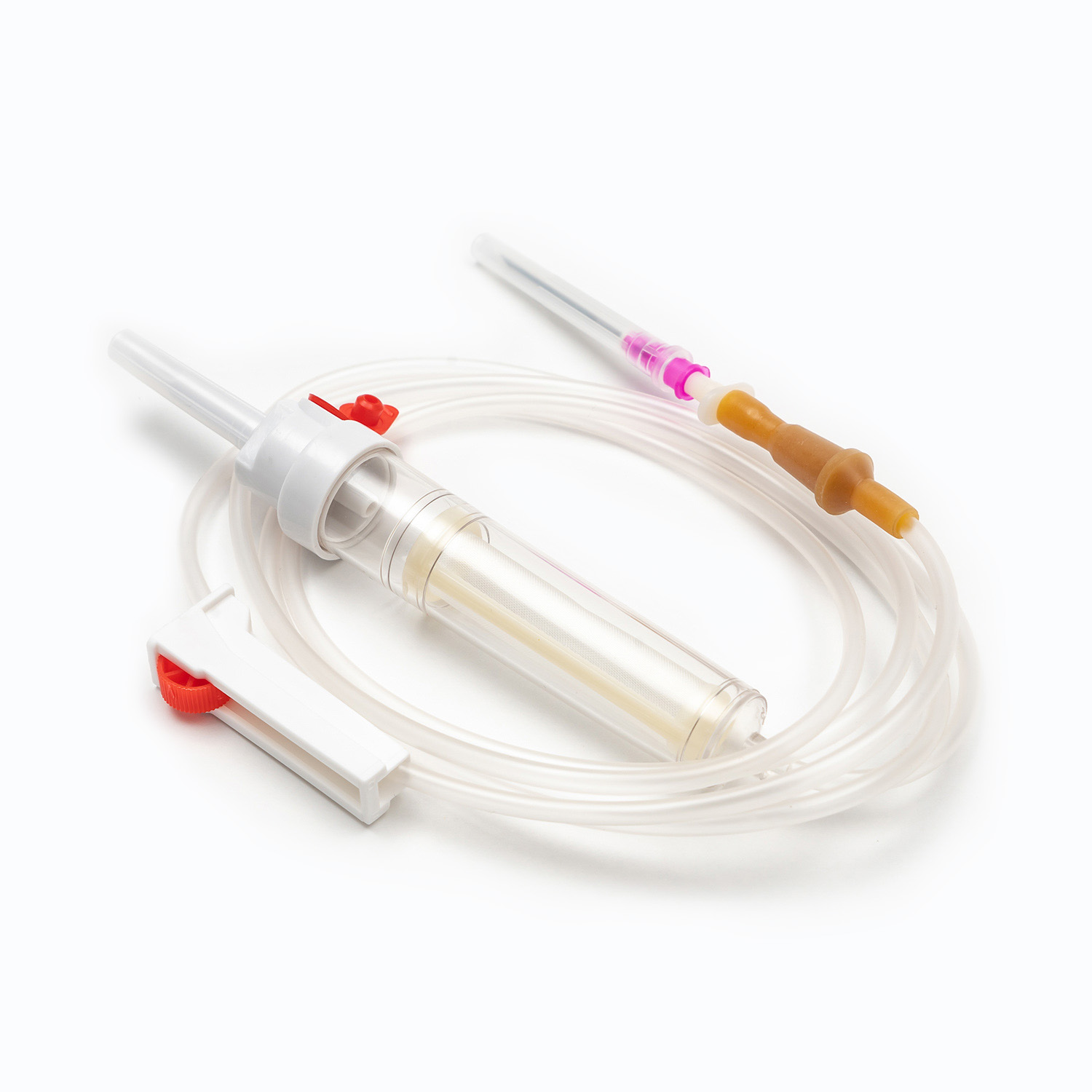
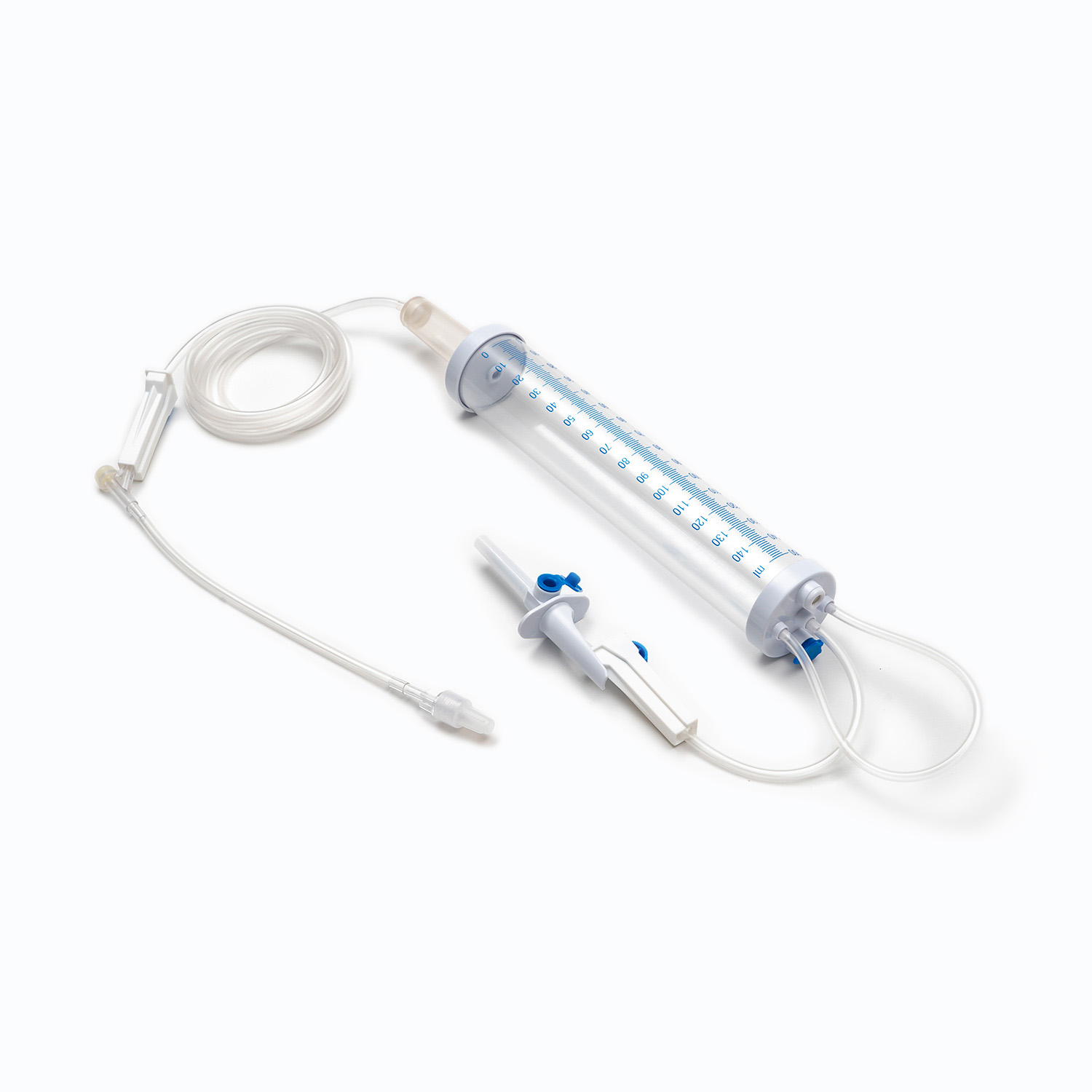
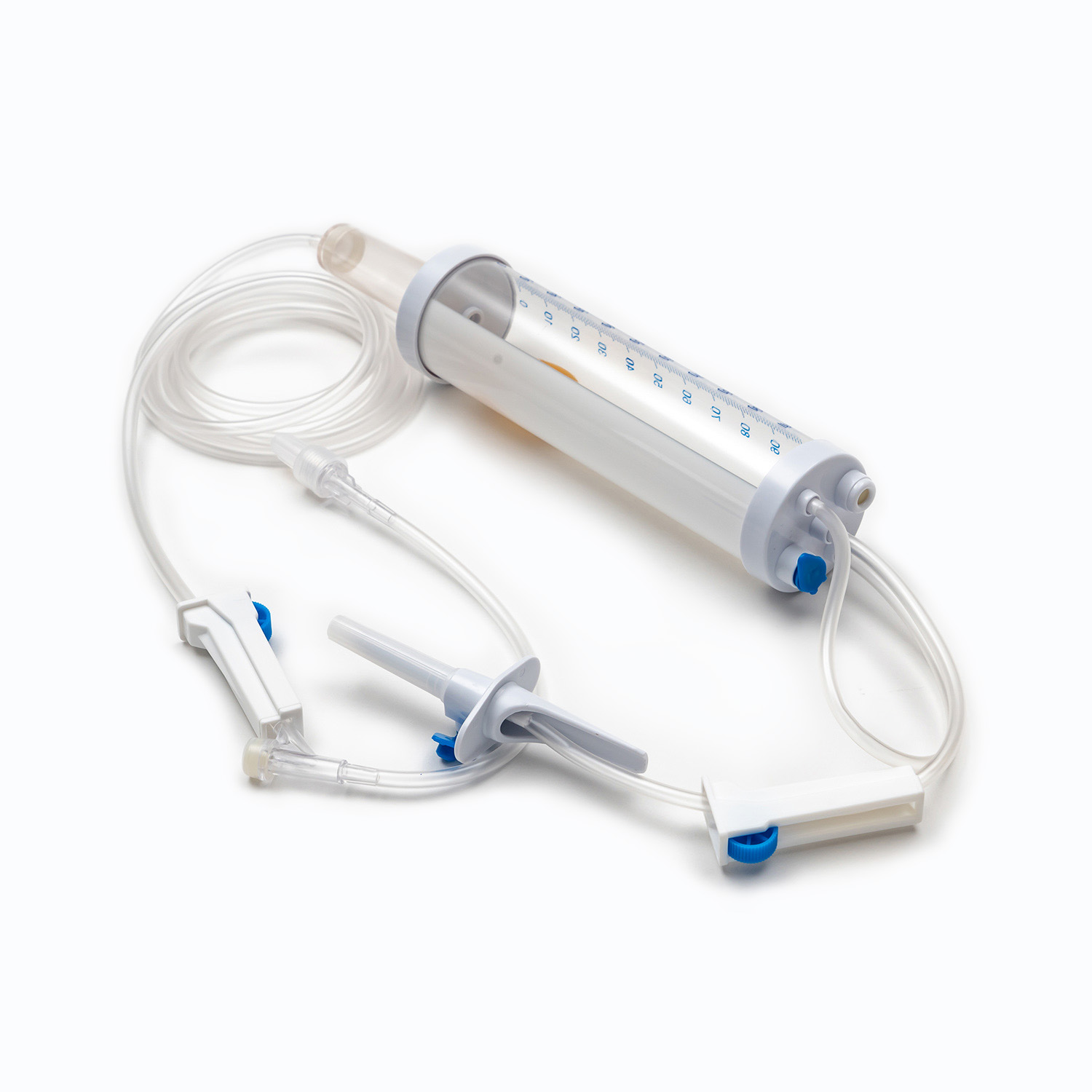
Standardowy zestaw transfuzji krwi, choć pozornie prosty, jest cudem inżynierii medycznej przeznaczonej na precyzję i bezpieczeństwo pacjentów. Każdy komponent odgrywa istotną rolę w zapewnieniu skutecznego i sterylnego dostarczania produktów krwionośnych.
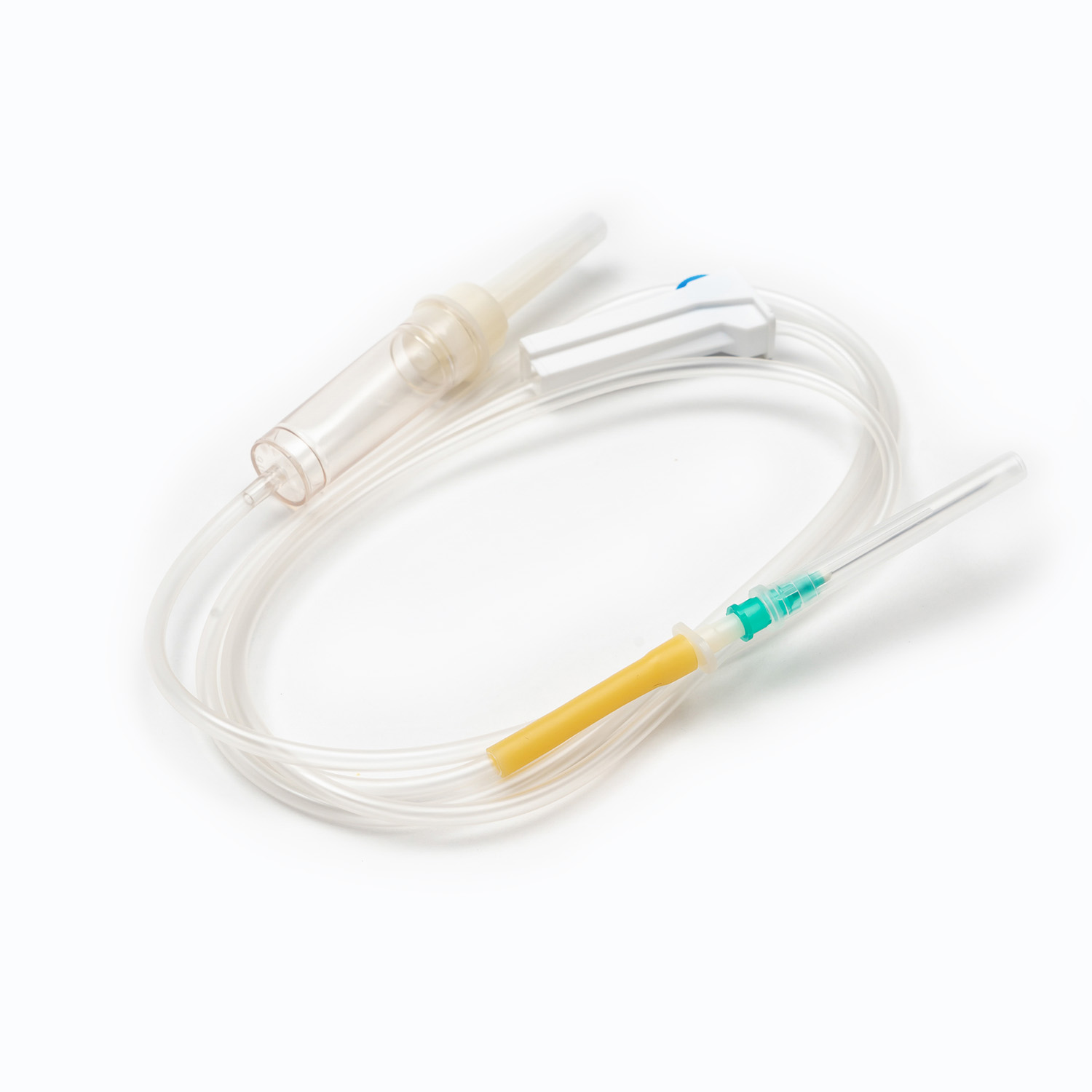
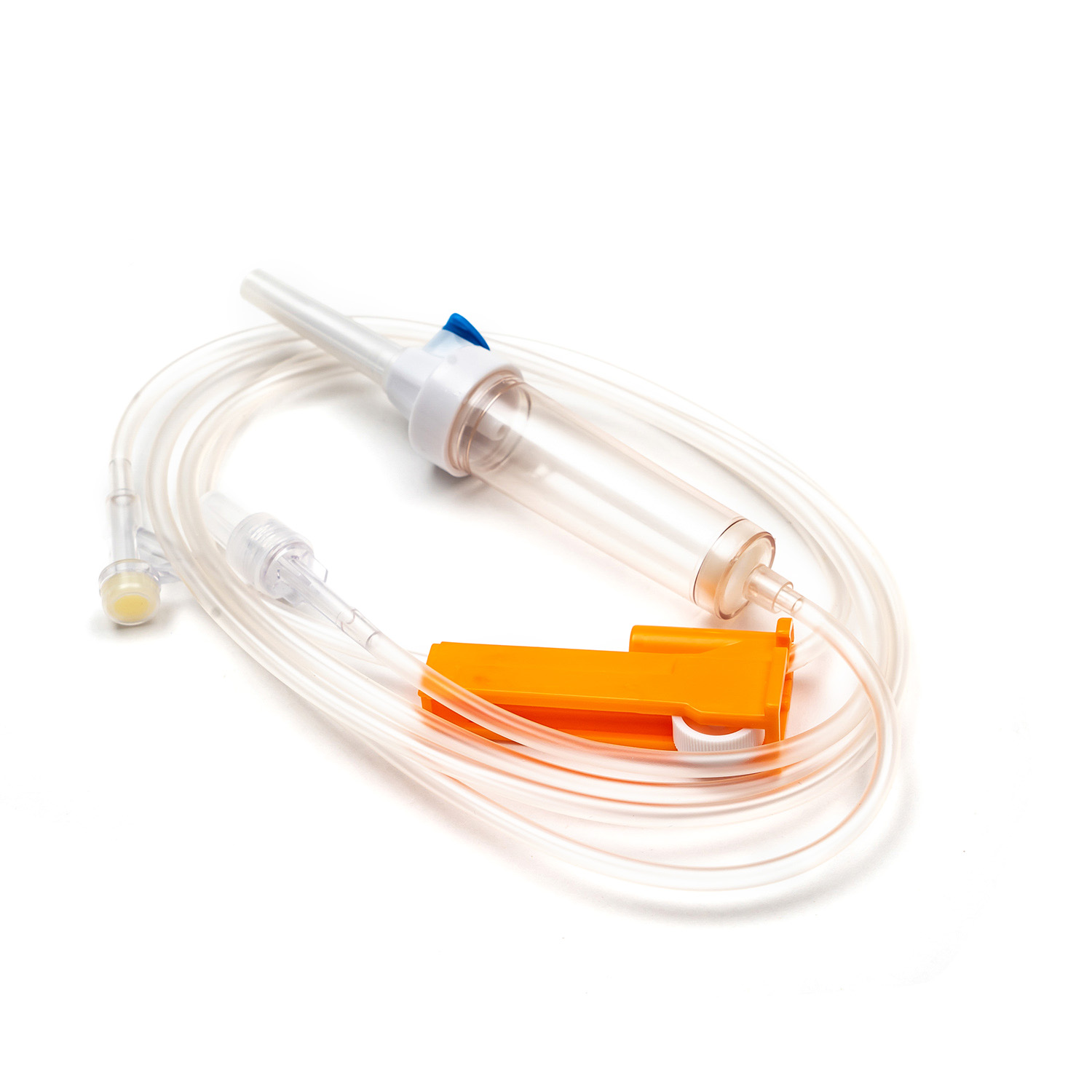
Urządzenie kolcowe/przebijające
. kolec , czyli urządzenie przeszywające, to sztywny, ostry, plastikowy komponent u góry zestawu transfuzji. Jego podstawową funkcją jest bezpieczne i aseptyczne penetracja portu worka krwi. Zaprojektowany dla przywiązanego dopasowania, zapobiega wyciekaniu i utrzymuje zamknięty system, co jest kluczowe dla zapobiegania zanieczyszczeniu produktu krwi.
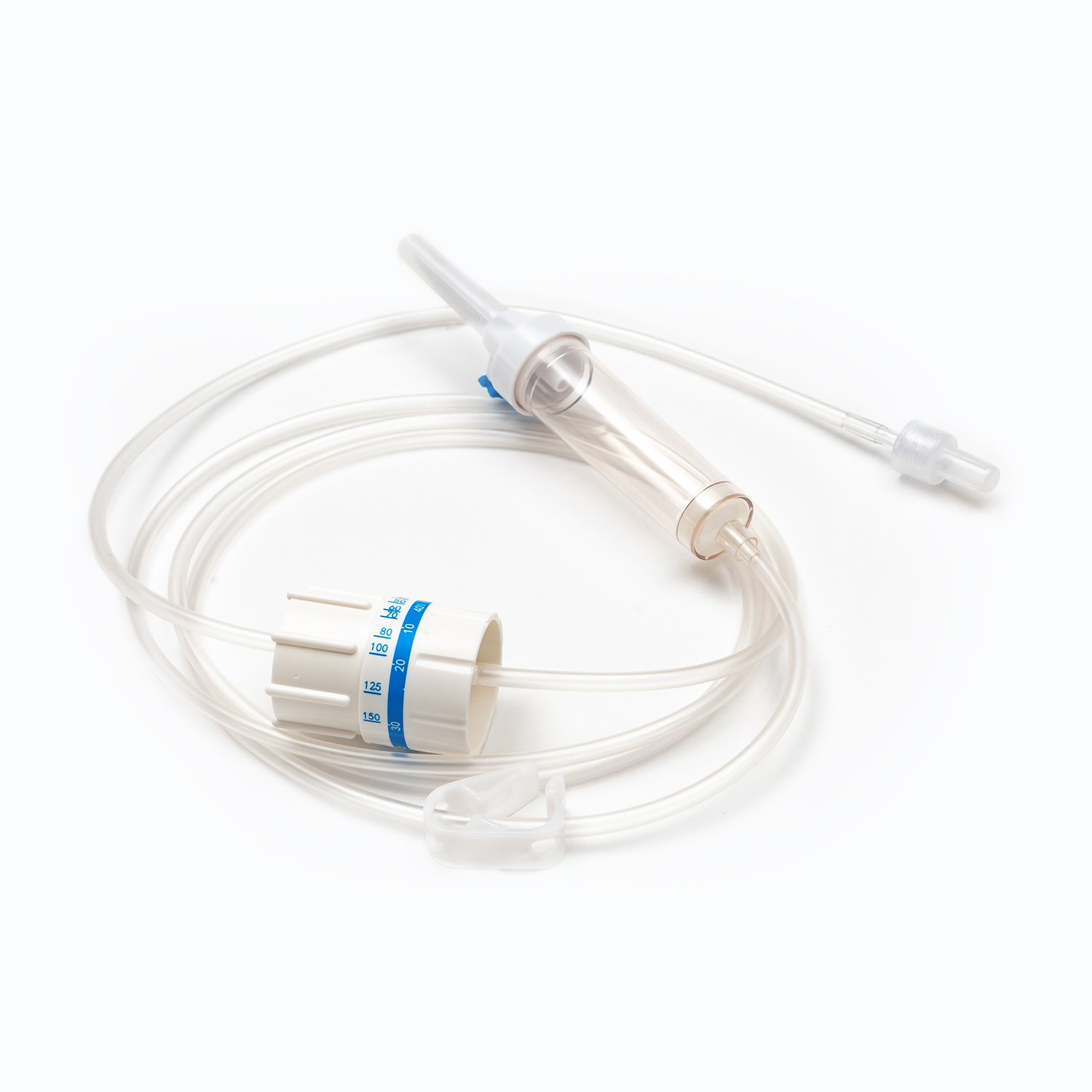
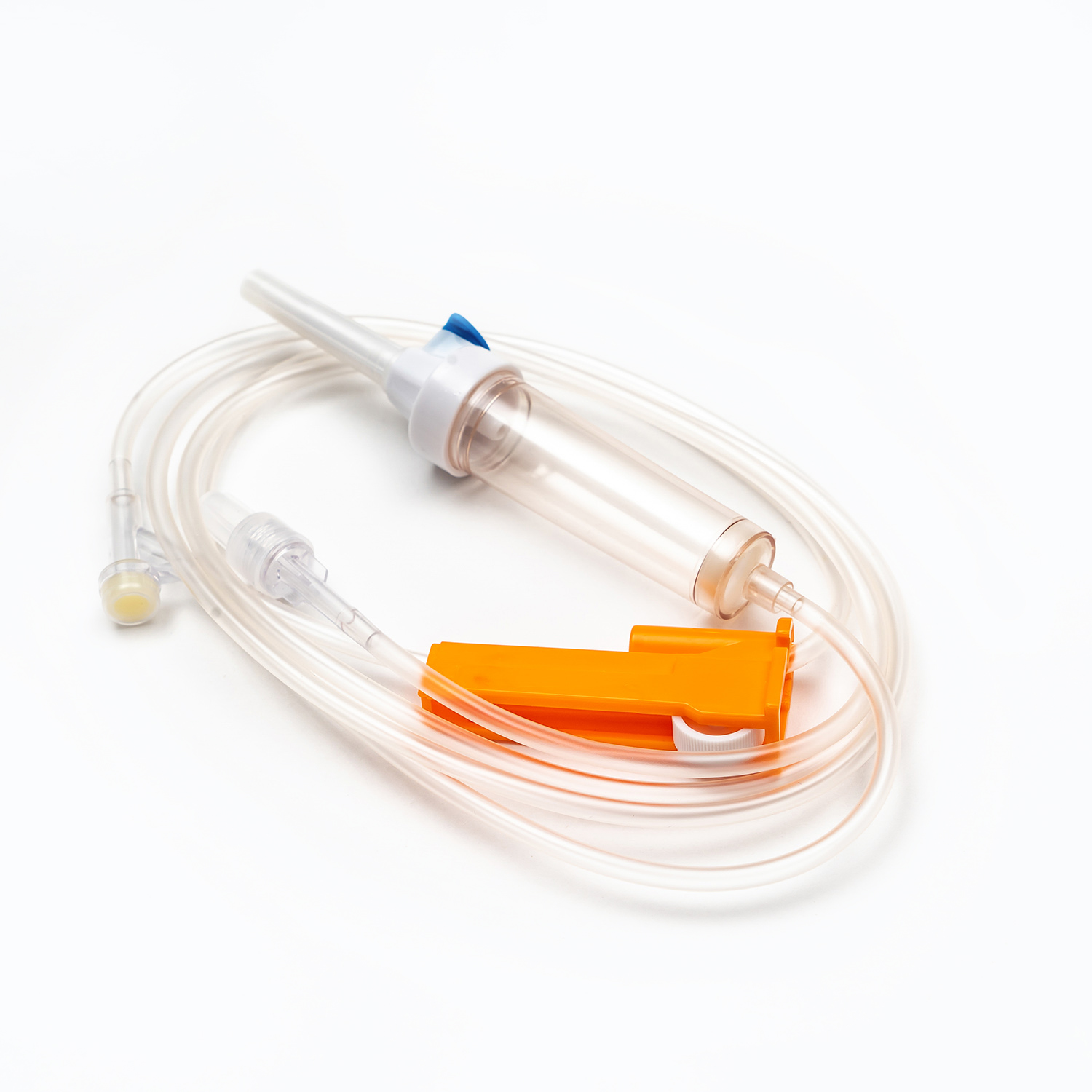
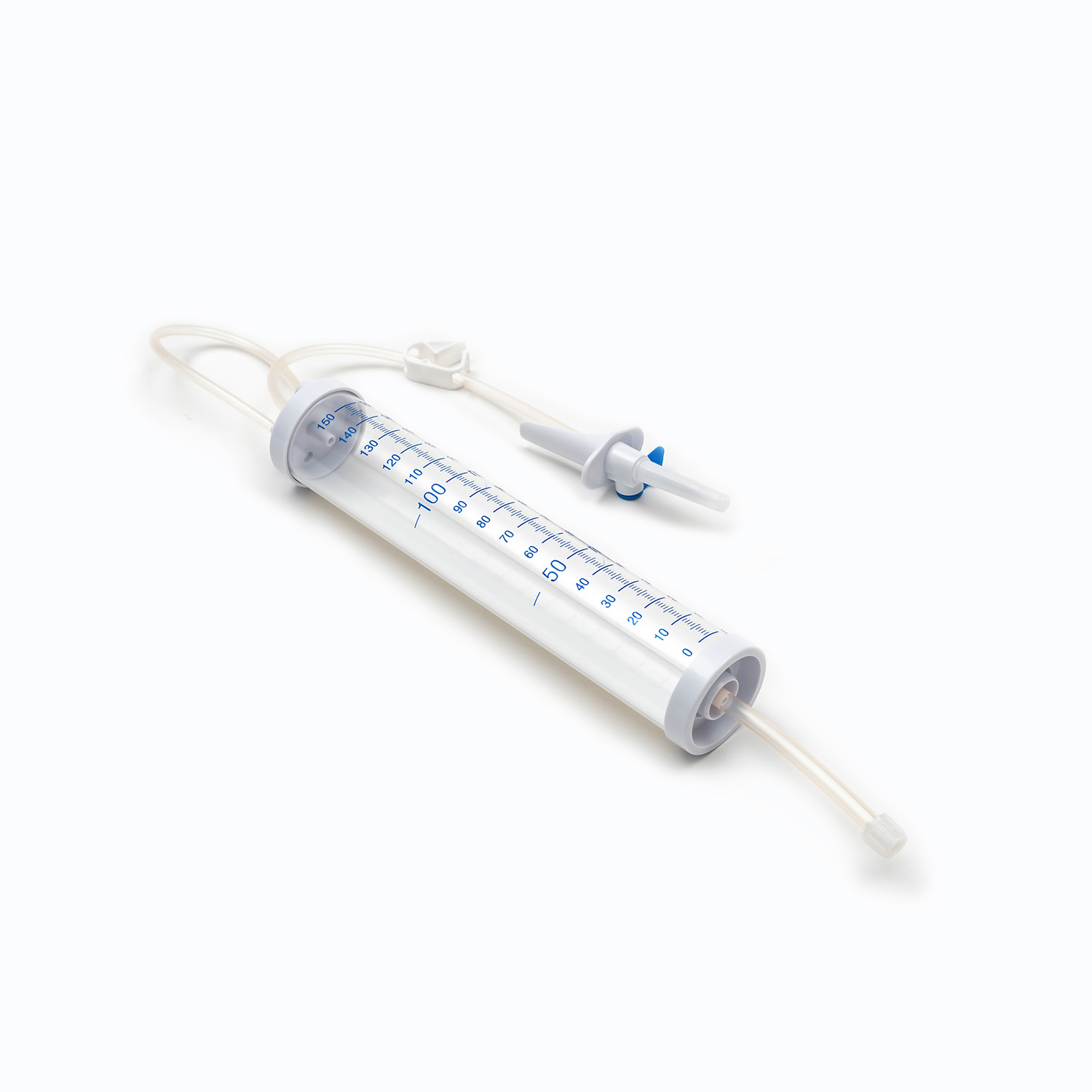
Komora kroplowa
Znajdujący się tuż pod kolcami, Komora kroplowa jest przezroczystą, elastyczną żarówką. Ten komponent służy kilku ważnymi celami:
-
Wizualizacja przepływu: Umożliwia pracownikom służby zdrowia wizualne monitorowanie przepływu krwi, obserwując szybkość upadku, co pomaga w obliczaniu i utrzymaniu prawidłowej prędkości infuzji.
-
Pułapka powietrzna: Komora działa jako tymczasowy zbiornik, zatrzymując wszelkie małe pęcherzyki powietrza, które mogą wejść z torby krwi, uniemożliwiając im dotarcie do pacjenta.
-
Filtr: Co najważniejsze, filtr jest zintegrowany z dnem komory kroplowej lub tuż pod nią. Ten filtr jest zazwyczaj Filtr makropore z wielkością porów w zakresie od 170 do 200 mikronów . Jego istotną rolą jest usunięcie wszelkich rażących skrzepów, nici fibrynowych lub agregatów komórkowych, które mogły utworzyć się w przechowywanej krwi. Zapobiega to wejściu tych cząstek do krążenia pacjenta, gdzie mogą potencjalnie powodować mikroemboli lub powikłania płucne.
-
Macrodrip vs. Microdrip: Konstrukcja komory kroplowej może również dyktować współczynnik upuszczenia, różnicując się między zestawami Macrodrip i Microdrip:
-
Zestawy MacRodrip Dostarczaj większe krople (np. 10 lub 15 kropli/ml) i są używane do większości transfuzji dorosłych, gdy pożądany jest stosunkowo szybki wlew.
-
Zestawy mikrodrip wytwarzają znacznie mniejsze krople (np. 60 kropli/ml) i są zwykle zarezerwowane dla pacjentów pediatrycznych, noworodków lub sytuacji, w których wymagane są bardzo precyzyjne i powolne wskaźniki wlewania.
-
-
Rury
Rozciąganie się od komory kroplowej ma długość Elastyczne, przezroczyste rurki . Ta rurka medyczna jest zaprojektowana tak, aby były oporne na putwarki, zapewniając ciągłą i niezakłóconą ścieżkę przepływu krwi. Jego przezroczystość pozwala na wizualną kontrolę przepływu krwi i wykrywania bąbelków lub skrzepów w linii.
Zacisk wałkowy lub zacisk zjeżdżalni
Wzdłuż rurki znajdziesz Zacisk rolkowy lub Zespół zjeżdżalnia . Mechanizmy te są niezbędne do kontrolowania szybkości przepływu krwi.
-
A Zacisk rolkowy Umożliwia dostrajanie prędkości przepływu, tocząc małe koło wzdłuż rurki, aby stopniowo ją kompresować.
-
A Zespół zjeżdżalnia Oferuje funkcję włączania/wyłączania lub ograniczoną liczbę stałych prędkości przepływu. Oba typy zapewniają natychmiastową kontrolę, aby w razie potrzeby uruchomić, zatrzymać lub dostosować prędkość transfuzji.
Witryna wtrysku/port dostępu
Wiele zestawów transfuzji obejmuje Witryna wtrysku Y. or Port dostępu . Ten port, często wykonany z samowystarczalnej gumy, pozwala na przerywane lub ciągłe podawanie innych kompatybilnych płynów, takich jak normalna sól fizjologiczna lub leki, bez konieczności odłączania głównej linii od pacjenta. Jest to szczególnie przydatne do spłukiwania linii przed lub po transfuzji.
Złącze LUER LOCK/złącze bez igły
Na dystalnym końcu rurki znajduje się Łącznik LUER LOCK lub złącze bez igły .
-
A Łącznik LUER LOCK Zapewnia bezpieczne, gwintowane przywiązanie do dożylnego cewnika lub zestawu przedłużającego pacjenta, zapobiegając przypadkowym odłączaniu.
-
Złącza bezgłowe są coraz bardziej powszechne, zaprojektowane w celu zmniejszenia ryzyka urazów igieł dla pracowników służby zdrowia przy jednoczesnym utrzymaniu zamkniętego i sterylnego systemu łączenia się z dostępem do IV.
Air Vent (opcjonalnie, ale powszechne)
Choć nie zawsze obecny na każdym zestawie, Air Vent jest małym, zwykle filtrowanym otwieraniem często znajdującym się na zestawach przeznaczonych do stosowania z sztywnymi pojemnikami (takimi jak szklane butelki, choć teraz rzadziej dla krwi) lub gdy przepływ grawitacji może wywołać próżnię. Jego celem jest umożliwienie powietrza wejścia do pojemnika w momencie wyjścia z płynu, zapobiegającym tworzeniu próżni i zapewnienia ciągłego, niezakłóconego przepływu krwi. W przypadku elastycznych worków krwi osobny otwór powietrzny nie jest zazwyczaj potrzebny, gdy torba się zapada w miarę opróżnienia.
Igła (jeśli nie system bez igły)
Jeśli zestaw nie jest wyposażony w złącze bez igły, zakończy się w igła (lub port do dołączania jednego). . miernik (Rozmiar) igły wybranej do żyły ma kluczowe znaczenie. W przypadku transfuzji krwi na ogół preferuje się igła o większej igierze (np. 18G lub 20 g) w celu zminimalizowania stresu ścinania czerwonych krwinek podczas infuzji, co może prowadzić do hemolizy i ułatwić szybszy szybkość przepływu.
Iii. Rodzaje zestawów transfuzji krwi (poza standardem)

Podczas gdy standardowy zestaw transfuzji krwi zaspokaja większość potrzeb transfuzji, wyspecjalizowane sytuacje kliniczne i ewoluujące praktyki medyczne doprowadziły do opracowania kilku zaawansowanych rodzajów zestawów. Zmienności te obejmują dodatkowe cechy lub modyfikacje w celu zwiększenia bezpieczeństwa, wydajności lub zaspokojenia określonych populacji i warunków pacjentów.
Zestawy transfuzji krwi pediatrycznej
Zestawy transfuzji krwi pediatrycznej są specjalnie zaprojektowane w celu spełnienia unikalnych wymagań niemowląt, dzieci i noworodków. Najbardziej znacząca różnica polega na ich komora mikrodrip , który zapewnia znacznie mniejszą objętość kropli (zwykle 60 kropli/ml) w porównaniu z zestawami Macrodrip stosowanymi dla dorosłych. Ta precyzja ma kluczowe znaczenie dla podawania małych, starannie miareczkowanych objętości krwi w celu uniknięcia przeciążenia płynem, co stanowi znaczne ryzyko w tej wrażliwej populacji. Dodatkowo te zestawy często zawierają Mniejsze filtry podstawowe lub są przeznaczone do stosowania z mniejszymi, bardziej kontrolowanymi objętościami, odbijającymi niższe objętości krwi i wolniejsze szybkości transfuzji typowe w opiece pediatrycznej.
Filtry redukcji leukocytów (filtry leukoredukcyjne)
Filtry redukcji leukocytów , często nazywane filtrami leukoredukcyjnymi lub zestawami leukredukcyjnymi, są kluczowym postępem w medycynie transfuzji.
-
Zamiar: Głównym celem tych filtrów jest usuń białe krwinki (leukocyty) z produktów z krwi. Mimo że standardowy filtr usuwa większe agregaty, nie usuwa większości leukocytów. Leukocyty we krwi transfuzji, nawet w niewielkiej liczbie, mogą pośredniczyć w kilku niepożądanych reakcjach.
-
Korzyści: Usunięcie leukocytów zapewnia znaczące korzyści kliniczne, w tym:
-
Zapobieganie gorączkowym reakcjom transfuzji nie-hemolitycznej (FNHTR): Są to powszechne reakcje transfuzji wywołane przez cytokiny uwalniane z leukocytów dawcy lub przeciwciała biorcy reagujące na antygeny leukocytów dawcy. Leukoredukcja znacznie zmniejsza ich częstość występowania.
-
Zmniejszenie ryzyka transmisji cytomegalii (CMV): CMV jest wirusem, który może znajdować się w leukocytach. W przypadku pacjentów z obniżoną odpornością (np. Biorcy przeszczepu, przedwczesne niemowlęta) krew bezpieczna CMV (albo-Seronegative lub Leukreedued) ma kluczowe znaczenie dla zapobiegania infekcji.
-
Zmniejszenie alloimmunizacji HLA: Powtarzająca się ekspozycja na ludzkie antygeny leukocytów (HLA) na białych krwinkach może prowadzić do tworzenia przeciwciał anty-HLA u biorcy, komplikując przyszłe transfuzje i przeszczep narządów. Leukoredukcja minimalizuje to ryzyko.
-
Potencjalnie zmniejszanie ostrego uszkodzenia płuc związanych z transfuzją (TRALI): Podczas gdy mechanizm jest złożony, niektóre badania sugerują, że leukreduk może odgrywać rolę w zmniejszaniu ryzyka TRALI, ciężkiej i potencjalnie śmiertelnej reakcji transfuzji.
-
-
Rodzaje: przy łóżku vs. przedportaż:
-
Leukoredukcja łóżka: W tej metodzie filtr redukcji leukocytów jest zintegrowany bezpośrednio z zestawem transfuzji krwi i stosowany przy łóżku pacjenta podczas transfuzji. To było historycznie powszechne.
-
Leukoredukcja przed magazynem: Jest to teraz bardziej rozpowszechniona i preferowana metoda. Krew jest leukredowana w centrum zbierania krwi zanim składowanie. Ta metoda jest ogólnie bardziej skuteczna w usuwaniu leukocytów, potencjalnie zmniejsza akumulację cytokin podczas przechowywania i upraszcza procedurę przyłóżkowej dla świadczeniodawców. Większość krajów rozwiniętych ma obecnie powszechną politykę leukredukcyjną przedportażową.
-
Zestawy cieplejsze krwi
Zestawy cieplejsze krwi są stosowane w połączeniu z urządzeniami ocieplącymi się krwi w celu podniesienia temperatury produktu krwi do bliskiej temperatury ciała przed infuzją.
-
Zintegrowane lub używane w połączeniu: Zestawy te są albo specjalnie zaprojektowane tak, aby zmieściły się w cieplejszym urządzeniu (często zawierającym zwinięte segment rur, który przechodzi przez cieplejszy) lub są używane jako standardowy zestaw transfuzji bezpośrednio w dół z dedykowanego podgrzewacza krwi.
-
Zamiar: Ocieplenie krwi ma kluczowe znaczenie w sytuacjach związanych z Szybkie, masywne transfuzje (np. Uraz, poważna operacja) lub dla Pacjenci hipotermiczni . Szybko napełnianie dużych objętości zimnej krwi może prowadzić do głębokiej hipotermii u pacjenta, co może zaostrzyć koagulopatię, zwiększyć ryzyko zaburzeń rytmu serca i upośledzenie powrotu do zdrowia. Zestawy cieplejsze krwi zapewniają, że wlew krwi przyczynia się do utrzymania podstawowej temperatury ciała pacjenta.
Zestawy transfuzji o wysokim przepływie/szybkiej
Zestawy o wysokim przepływie lub szybkiej transfuzji są wyspecjalizowane w sytuacjach wymagających niezwykle szybkiego dostarczania produktów z krwi, zwykle w sytuacje urazowe, sale operacyjne lub masywne protokoły transfuzji .
-
Funkcje projektowe: Zestawy te charakteryzują się Większe rurki otworowe a czasem Większe komory kroplowe lub uproszczone projekty filtrów (choć nadal utrzymują niezbędną filtrację), aby zmaksymalizować prędkości przepływu. Często są one stosowane z urządzeniami do infuzji ciśnieniowej, aby mechanicznie popychać krew do pacjenta z prędkością znacznie większą niż sama grawitacja.
-
Aplikacja: Ich projekt priorytetowo traktuje prędkość dostawy, co jest najważniejsze, gdy pacjent poważnie krwoto, a natychmiastowa resuscytacja objętościowa i przywracanie zdolności do przenoszenia tlenu są ratujące życie.
Iv. Mechanizm działania i zasady

Pozornie prosty akt transfuzji krwi opiera się na połączeniu zasad fizycznych, które ustanowiła fachowa transfuzja, aby zapewnić bezpieczną i skuteczną poród.
Grawitacja
Najbardziej fundamentalną zasadą rządzącą przepływem krwi przez standardowy zestaw transfuzji jest Grawitacja . Torba krwi jest zawieszona na wysokości większej niż miejsce dostępu dożylnego pacjenta (zwykle na biegunie dożylnym). Ta różnica wysokości tworzy gradient ciśnienia hydrostatycznego. Płyn (krew) w torbie, pod wpływem grawitacji, wywiera ciśnienie, które zmusza ją do rurki do żyły pacjenta, która ma niższe ciśnienie. Im większa różnica wysokości, tym większe ciśnienie hydrostatyczne, a tym samym szybciej potencjalny natężenie przepływu. Ten pasywny mechanizm przepływu jest zarówno prosty, jak i niezawodny, co czyni go kamieniem węgielnym podawania płynu dożylnego i krwi.
Regulacja natężenia przepływu
Podczas gdy grawitacja zapewnia siłę motywową, precyzyjne Regulacja natężenia przepływu ma kluczowe znaczenie dla upewnienia się, że krew jest podawana z odpowiednią prędkością dla stanu pacjenta i rodzaju produktu krwi. Ta regulacja jest osiągana przede wszystkim poprzez Zacisk rolkowy or Zespół zjeżdżalnia na rurce.
-
Mechanizm zacisku rolkowego: Zacisk wałkowy działa poprzez ściskanie elastycznej rurki. Przewracając koło w górę lub w dół wzdłuż obudowy zacisku, użytkownik może stopniowo zwiększać lub zmniejszać kompresję rurki.
-
Toczy się wózka (w kierunku worka krwi) stopniowo otwiera światło rurki, zmniejszając opór i umożliwiając przepływ większego płynu, zwiększając w ten sposób szybkość kroplową.
-
Zrzucanie wałka (z dala od torby krwi) stopniowo zwęża rurkę, zwiększając opór i spowalniając przepływ. Po całkowitym zwinięciu, całkowicie zatrzymuje rurkę, całkowicie zatrzymując przepływ. Ta precyzyjna kompresja umożliwia osiągnięto drobne korekty osiągnięcia pożądanych kropli na minutę (GTT/min) lub mililitrów na godzinę (ml/h).
-
Zasady filtracyjne
Filtrowanie jest niezmienną cechą bezpieczeństwa każdego zestawu transfuzji krwi. Filtry w komorze kroplowej i specjalistyczne filtry redukcji leukocytów działają na odrębnych zasadach:
-
MacRopore (standardowa) Filtracja (170-200 mikronów): Podstawowy filtr znaleziony w komorze kroplowej działa na wykluczenie mechaniczne zasada. Jego struktura podobna do siatki o określonych rozmiarach porów (170-200 mikronów) fizycznie zatrzymuje większe cząstki. Cząstki te obejmują przede wszystkim:
-
Mikroagregaty: Małe kępy powstały podczas przechowywania krwi, złożone z zwyrodnieniowych leukocytów, płytek krwi i fibryny.
-
Pasma fibrynowe: Nierozpuszczalne włókna białkowe, które mogą tworzyć się w przechowywanej krwi.
-
Skrzepy: Małe skrzepy krwi, które mogły powstać w torbie. Usuwając te makroskopowe zanieczyszczenia, filtr ten uniemożliwia im wejście do krążenia pacjenta, gdzie mogą one powodować mikroemboli płucne, uszkodzenie narządów lub aktywować odpowiedzi zapalne.
-
-
Filtracja redukcji leukocytów (filtracja mikroporowa/submikronowa): Filtry redukcji leukocytów (zazwyczaj mniej niż 5 mikronów, często submikronowe) wykorzystują bardziej wyrafinowaną kombinację zasad do usuwania białych krwinek, które są znacznie mniejsze niż to, co standardowy filtr może zatrzymać:
-
Siew mechaniczny: Pośrodek filtracyjny zawiera wyjątkowo małe pory, które fizycznie zatrzymują leukocyty w oparciu o ich rozmiar i odkształcenie.
-
Adhezja/adsorpcja: To kluczowy mechanizm. Materiał filtracyjny (często specjalnie obróbki włókien polimerowych) ma właściwości powierzchniowe (np. Ładunek, hydrofilowość), które powodują przyleganie leukocytów do włókien filtracyjnych w miarę przechodzenia krwi. Komórki krwi i składniki osocza, mniej przylegające, przechodzą.
-
Filtracja głębokości: Zamiast tylko płaskie sito, filtry te często mają krętą, trójwymiarową matrycę, przez którą przepływa krew, zwiększając powierzchnię i czas kontaktu, aby komórki zostały uchwycone.
-
Te połączone zasady zapewniają, że krew dostarczana pacjentowi jest nie tylko wolna od dużych cząstek stałych, ale w przypadku produktów leukredowanych, również znacząco wyczerpała się z białych krwinek, łagodząc różne powikłania związane z transfuzją.
V. Bezpieczeństwo i najlepsze praktyki
Narkierne ryzyko związane z transfuzją krwi wymaga rygorystycznych protokołów bezpieczeństwa i przestrzegania najlepszych praktyk, z których wiele bezpośrednio obejmuje właściwe użycie i obsługa samego zestawu transfuzji krwi. Zapewnienie bezpieczeństwa pacjentów jest najważniejsze, a następujące zasady prowadzą bezpieczne podawanie produktów z krwi.
Sterylizacja
Każdy zestaw transfuzji krwi jest produkowany i dostarczany jako Sterylne, jednorazowe urządzenie . Jest to wymóg nie do negocjacji. Sterylizacja, zwykle osiągana za pomocą metod, takich jak napromieniowanie gazu etylenu lub napromieniowanie gamma, eliminuje wszystkie mikroorganizmy, zapobiegając wprowadzaniu bakterii, wirusów lub grzybów do krwioobiegu pacjenta podczas transfuzji. Dostawcy opieki zdrowotnej muszą zawsze zweryfikować integralność sterylnego opakowania przed użyciem i odrzucić każdy zestaw, który wydaje się być zagrożony lub wygasł.
Jednorazowe
Oznaczenie „jednorazowego użytku” ma kluczowe znaczenie. Zestawy transfuzji krwi są przeznaczone dla jednorazowe użycie jednego pacjenta . Ponowne wykorzystanie zestawu, nawet po próbie wyczyszczenia lub sterylizacji, jest ściśle zabronione ze względu na niemożność zagwarantowania całkowitej sterylności i potencjału resztkowego krwi lub zanieczyszczeń, co może prowadzić do ciężkich infekcji, zanieczyszczenia krzyżowego lub niepożądanego reakcji. Po zakończeniu transfuzji lub jeśli zestaw zostanie naruszony, musi być odpowiednio zutylizowany jako odpady biohazardowe.
Znaczenie wielkości porów filtru
Obecność i specyficzna Rozmiar porów filtra W zestawie transfuzji krwi są fundamentalne dla bezpieczeństwa pacjentów. Jak omówiono, standardowy filtr mikronowy 170-200 jest niezbędny do usuwania większych skrzepów i agregatów, które tworzą się podczas przechowywania krwi. Korzystanie z zestawu bez odpowiedniego filtra lub z uszkodzonym filtrem bezpośrednio naraża pacjenta na ryzyko mikroemboli płuc i innych powikłań krążenia. W specyficznych sytuacjach klinicznych wymagających wyczerpania leukocytów precyzyjne rozmiary porów podmianowych i właściwości adsorpcji filtrów redukcji leukocytów są równie ważne, aby zapobiec reakcjom za pośrednictwem immunologicznej i przenoszeniu patogenów. Zawsze sprawdzaj, czy prawidłowy rodzaj filtra jest obecny dla zamierzonego produktu krwi i potrzeby pacjenta.
Zapobieganie zatorowości powietrznej
Jakiś Embolizm powietrza - Wejście powietrza do krwioobiegu - jest potencjalnie śmiertelnym powikłaniem infuzji dożylnych, w tym transfuzji krwi. Projekt zestawu transfuzji, w połączeniu z właściwą techniką, ma kluczowe znaczenie dla jego zapobiegania.
-
Właściwe gruntowanie: Przed podłączeniem zestawu z pacjentem musi być skrupulatnie „przygotowany”, umożliwiając produkt krwi (lub soli fizjologicznej, jeśli zaczynał od spłukiwania), aby całkowicie wypełnić rurkę, wydalając całe powietrze. Obejmuje to odwrócenie komory kroplowej do wypełnienia filtra, delikatnie ściskając komorę, aby odpowiednio ją wypełnić, a następnie powoli otwiera zacisk, aby umożliwić przepływ płynu przez całą długość rurki, aż wszystkie pęcherzyki powietrza zostaną wydalane z dystalnego końca.
-
Bezpieczne połączenia: Zapewnienie wszystkich połączeń (skok do torby z krwią, Luer Lock do cewnika IV) są ciasne i bezpieczne zapobiega zatrzymaniu powietrza do systemu.
-
Monitorowanie komory kroplowej: Funkcja komory kroplowej jako pułapki powietrznej również podkreśla jej znaczenie; Należy go regularnie monitorować podczas transfuzji.
Monitorowanie reakcji
Podczas gdy sam zestaw transfuzji jest urządzeniem dostarczającym, jego właściwa funkcja jest integralna z ogólnym bezpieczeństwem procesu transfuzji, który obejmuje czujne monitorowanie reakcji niepożądanych . Wszelkie nieprawidłowe działanie zbioru (np. Zamknięte rurki, niedrożność, powietrze w linii) może utrudniać przepływ i opóźnić obserwację objawów życiowych lub początek reakcji. Pracownicy służby zdrowia muszą stale obserwować pacjenta pod kątem objawów reakcji transfuzji (np. Gorączki, dreszcze, wysypki, duszności, ból) podczas i natychmiast po transfuzji, zapewniając, że zestaw pozostaje patentowy i funkcjonalny, aby umożliwić szybką interwencję, jeśli nastąpi reakcja.
Właściwe techniki gruntowania
Jak wspomniano w zatorowości powietrznej, Właściwe techniki gruntowania są fundamentalne. To obejmuje:
-
Zamknięcie wszystkich zacisków przed podniesieniem torby krwi.
-
Bezpiecznie wzruszając torbę krwi.
-
Ściskanie komory kroplowej, aby wypełnić ją do zalecanego poziomu (zwykle w połowie drogi).
-
Powoli otwiera zacisk wałkowy, aby umożliwić przepływ krwi przez rurkę, całkowicie usuwając całe powietrze.
-
Zapewnienie filtra w komorze kroplowej jest w pełni zanurzone, aby zapobiec pułapkowaniu powietrza. Brak prawidłowego wprowadzania w sposób prawidłowy wprowadza powietrze i może prowadzić do poważnej szkody pacjentów.
Kompatybilność z różnymi składnikami krwi
Wreszcie konieczne jest zrozumienie kompatybilność zestawu transfuzji z różnymi składnikami krwi . Standardowe zestawy transfuzji krwi są przeznaczone do stosowania ze wszystkimi głównymi składnikami krwi:
-
Zapakowane czerwone krwinki (PRBC): Najczęściej przenoszony komponent łatwo przepływa przez standardowe zestawy.
-
Świeże mrożone osocze (FFP): Po rozmrożeniu dobrze przenika plazmę poprzez standardowe zestawy.
-
Płytki krwi: Podczas gdy płytki krwi są delikatne, standardowe zestawy z 170-200 filtrów mikronów są ogólnie odpowiednie. Niektóre produkty płytek krwi mogą skorzystać z określonych filtrów płytek krwi, ale jest to mniej powszechne przy łóżku.
-
Krioprecypitat: Ten komponent przepływa również przez zestawy standardowe.
Jednak konkretne elementy lub sytuacje kliniczne mogą uzasadnić wyspecjalizowane zestawy wspomniane wcześniej (np. Produkty leukredowane wymagające filtrów leukredukcyjnych lub szybkich infuzji wymagających zestawów o wysokim przepływie). Krytycznie, Żadne leki lub roztwory inne niż normalna sól fizjologiczna (0,9% NaCl) nie powinno być podawane przez tę samą linię, co krew, chyba że wyraźnie zatwierdzone i wykazane są kompatybilne , jak wiele leków i roztworów (np. Rozwiązania dekstrozy, mleczan Ringera) może powodować hemolizę lub krzepnięcie produktu krwi w rurce.
Vi. Powikłania związane z zestawami transfuzji (pośrednio)
Podczas gdy nowoczesne zestawy transfuzji krwi są zaprojektowane z bezpieczeństwem jako priorytetem, ich niewłaściwe zastosowanie, wady produkcyjne lub nieodłączne ograniczenia mogą pośrednio prowadzić do różnych powikłań. Kwestie te często można zapobiec poprzez skrupulatną dbałość o szczegóły i przestrzeganie ustalonych protokołów.
Blokowanie/krzepnięcie w zestawie
Jednym z najczęstszych powikłań napotkanych z zestawami transfuzji krwi jest blokowanie lub krzepnięcie w rurce lub filtrze . Może się to wystąpić z powodu kilku czynników:
-
Powolny wskaźnik infuzji: Jeśli krew jest wlewana zbyt wolno, szczególnie zapakowane czerwone krwinki, które są bardziej lepkie, może spędzać zbyt dużo czasu w rurce i zacząć koagulować.
-
Nieodpowiednie gruntowanie: Resztkowe pęcherzyki powietrza lub niewystarczające spłukiwanie mogą tworzyć obszary, w których przepływ krwi jest stagnacyjny lub turbulentny, promując tworzenie skrzepów.
-
Niewłaściwe spłukiwanie: Brak przepłukania linii normalnej soli fizjologicznej przed i po niektórych procedurach (np. Podawanie leków przez witrynę Y) może prowadzić do resztkowego krzepnięcia krwi.
-
Mieszanie niezgodnych rozwiązań: Wpełnienie niezgodnych roztworów lub leków (np. Roztwory dekstrozy, mleczan Ringera) przez linię krwi może powodować aglutynację lub hemolizę krwinek czerwonych, prowadząc do skrzepów blokujących filtr lub rurkę.
-
Przeciążenie filtru: W rzadkich przypadkach wysoce zamieszkanych lub zagregowanych produktów z krwi (które najlepiej należy wykryć i nie przelewać), filtr może zostać przytłoczony i całkowicie zablokowany.
-
Załamane rurki: Fizyczne załamania w rurce mogą utrudniać przepływ, powodując, że krew stagnacja i zakrzep w pobliżu niedrożności.
Zablokowany zestaw prowadzi do zaprzestania przepływu krwi, opóźniania krytycznych transfuzji i wymagania przerwania bieżącego zestawu i wymiany nowej, marnowania cennego produktu krwionośnego.
Ryzyko zakażenia (jeśli nie jest obsługiwane aseptycznie)
Chociaż zestaw transfuzji krwi jest dostarczany sterylny i przeznaczony do jednorazowego użytku, istnieje nieodłącznie Ryzyko infekcji, jeśli nie jest obsługiwane aseptycznie . Podczas gdy sam zestaw jest sterylny, zanieczyszczenie może wystąpić na różnych etapach:
-
Opakowanie narażone na szwank: Jeśli sterylne opakowanie jest rozdarte, mokre lub w inny sposób uszkodzone, sterylności zestawu nie można zagwarantować i należy je odrzucić.
-
Niewłaściwa technika aseptyczna: Podczas konfigurowania worka krwi, przygotowanie rurki, łączenie z cewnikiem IV lub uzyskiwanie dostępu do strony Y, naruszenie techniki aseptycznej może wprowadzać mikroorganizmy. Dotykanie sterylnych części zestawu lub umożliwienie im kontaktowania się z niesterylnymi powierzchniami bezpośrednio wprowadza patogeny.
-
Przedłużony czas mieszkania: Chociaż nie jest to bezpośredni problem, przedłużone użycie jednego zestawu poza zalecanymi wytycznymi (np. Ogólnie nie więcej niż 4 godziny dla krwi lub po 2-4 jednostkach PRBC, w zależności od polityki instytucji) zwiększa ryzyko wzrostu bakterii w ścieżce płynnej, jeśli wystąpiło jakiekolwiek zanieczyszczenie.
-
Zatrzymany dostęp do witryny Y: Niewłaściwe wymazanie portu wtrysku Y przed jego dostępem może wprowadzić do linii florę skóry lub bakterie środowiskowe.
Takie naruszenia mogą prowadzić do infekcji krwioobiegu związanych z cewnikiem (CRBSIS) lub, bardziej poważnie, zanieczyszczenia bakteryjnym samej transfuzji, co prowadzi do septycznej reakcji transfuzji, które mogą zagrażać życiu.
Embolizm powietrza
Jak podkreślono w sekcji bezpieczeństwa, Embolizm powietrza pozostaje poważnym potencjalnym powikłaniem bezpośrednio związanym z właściwym obsługą zestawu transfuzji.
-
Niekompletne gruntowanie: Najczęstszą przyczyną jest brak całkowitego oczyszczenia całego powietrza z rurki przed podłączeniem go z pacjentem. Małe bąbelki, jeśli nie zostały usunięte, mogą łączyć się w większe objętości powietrza.
-
Rozłączone rurki: Przypadkowe odłączenie zestawu transfuzji od cewnika IV, podczas gdy linia IV jest patentowa, a ramię pacjenta jest podwyższone, może pozwolić na poruszenie powietrza w żyle, zwłaszcza jeśli występuje ujemne ciśnienie wewnątrznosowe (np. Podczas inspiracji).
-
Pusta torba krwi: Bieganie torby z krwią całkowicie suchą bez zacisku linii może pozwolić, aby powietrze z pustej torby wejść do rurki.
-
Wadliwe połączenia: Luźne połączenia lub pęknięcia blokady Luer w rurce, choć rzadkie, mogą potencjalnie pozwolić na wnikanie powietrza.
Ciężkość zatorowości powietrznej zależy od objętości powietrza i prędkości wejścia. Małe ilości mogą być bezobjawowe, ale większe objętości mogą prowadzić do nagłej krótkości oddechu, bólu w klatce piersiowej, sinicy, niedociśnienia, a nawet zatrzymania krążenia, tworząc blokadę powietrza w prawej komorze, utrudniając przepływ krwi płucnej. Czujne obserwacje, bezpieczne połączenia i skrupulatne gruntowanie są niezbędne, aby temu zapobiec.
VII. Innowacje i przyszłe trendy
Dziedzina medycyny transfuzji stale się rozwija, napędzana chęć zwiększenia bezpieczeństwa pacjentów, optymalizacji wykorzystania produktów krwi i poprawy wydajności. Podczas gdy podstawowy projekt zestawów transfuzji krwi pozostaje w dużej mierze spójny przez dziesięciolecia, pojawiają się znaczące innowacje, a przyszłe trendy wskazują na coraz bardziej inteligentne, zintegrowane i zorientowane na pacjenta systemy.
Zintegrowane inteligentne systemy
Najważniejszym trendem jest rozwój i integracja inteligentne systemy To przynoszą automatyzację, przechwytywanie danych i monitorowanie w czasie rzeczywistym bezpośrednio do opieki. Systemy te często obejmują:
-
Technologia kodów kreskowych i RFID: Integracja 2D kodów kreskowych na opaskach dla pacjentów, workach krwi i zestawach transfuzji, w połączeniu z Tagi identyfikacji radia-częstotliwości (RFID) , pozwala na automatyczną weryfikację w wielu punktach kontrolnych. Skanery ręczne lub czytniki RFID mogą potwierdzić „prawy pacjent, prawy produkt krwi” przy łóżku, znacznie zmniejszając błąd ludzki w identyfikacji pacjenta i dopasowaniu krzyżowym. Umożliwia to również bezproblemowe śledzenie produktu krwi od darowizny do transfuzji, zwiększając identyfikowalność hemovigilance.
-
Zautomatyzowana weryfikacja i dokumentacja: Inteligentne systemy mogą elektronicznie prowadzić klinicystów poprzez protokoły transfuzji, montować do sprawdzania znaków życiowych i automatycznie udokumentować każdy etap procesu transfuzji. Zmniejsza to błędy manualne, zapewnia zgodność z zasadami szpitalnymi i zapewnia kompleksowy zapis elektroniczny do audytu i poprawy jakości.
-
Monitorowanie w czasie rzeczywistym: Przyszłe zestawy mogą obejmować mikro-czujniki, które stale monitorują szybkość przepływu krwi, wykrywają pęcherzyki powietrza, a nawet subtelne zmiany charakterystyki krwi (np. Zmiany temperatury wskazujące na reakcję). Dane te mogą być bezprzewodowo przesyłane do elektronicznej dokumentacji medycznej (EHRS), od razu ostrzegając dostawców opieki zdrowotnej do potencjalnych problemów.
Ulepszona technologia filtracji
Podczas gdy filtry redukcji leukocytów były głównym postępem, badania nadal rafinacji technologii filtracji:
-
Zwiększona redukcja leukocytów: Dalsza poprawa materiałów filtracyjnych i projektowania porów mają na celu jeszcze bardziej wydajne i spójne usuwanie leukocytów, potencjalnie zmniejszając resztkowe mediatory zapalne i dodatkowo minimalizując ryzyko FNHTR i innych powikłań związanych z odpornością.
-
Filtry redukcji patogenów: Poza leukocytami trwające badania badają filtry zdolne do usuwania lub inaktywowania szerszego spektrum patogenów (bakterie, wirusów, pasożytów) bezpośrednio przy łóżku. Podczas gdy zwykle wykonywane są technologie inaktywacji patogenów dla produktów krwionośnych zanim Przechowywanie w Centers Blood, solidne rozwiązanie do filtracji nocnej może zapewnić dodatkową warstwę bezpieczeństwa, szczególnie w przypadku pojawiających się zagrożeń zakaźnych.
-
Filtry uniwersalne: Opracowanie bardziej wszechstronnych filtrów, które mogą skutecznie usunąć szerszy zakres niechcianych komponentów (np. Mikroagregaty, aktywowane płytki krwi, niektóre cytokiny zapalne) przy jednoczesnym zachowaniu integralności i funkcji komórek transfundowych jest obszarem aktywnego badania.
Ulepszone funkcje bezpieczeństwa
Oprócz integracji inteligentnej systemu stale rozwijane są fizyczne ulepszenia z zestawami z zestawów:
-
Projekty anty-kink i antykludionów: Badane są nowe materiały i projekty rurowe, które są jeszcze bardziej odporne na kick lub upadek, zapewniając nieprzerwany przepływ. Niektóre pojęcia obejmują zintegrowane czujniki przepływu, które alarmują, jeśli wykryto okluzję.
-
Zaawansowane złącza bezgłowe: Ciągłe innowacje w portach dostępu bez igieł koncentruje się na minimalizacji martwej przestrzeni, zapobieganiu wnikaniu bakteryjnym i poprawie łatwości stosowania dla pracowników służby zdrowia.
-
Pobieranie krwi w systemie zamkniętym: Systemy, które pozwalają na pobieranie próbek krwi bezpośrednio z linii transfuzji bez narażania układu na środowisko zewnętrzne, dodatkowo zmniejszają ryzyko zanieczyszczenia i marnotrawstwa krwi.
-
Zintegrowane elementy ocieplenia: Podczas gdy oddzielne podgrzewacze krwi są powszechne, przyszłe projekty mogą zobaczyć bardziej kompaktowe, jednorazowe, a nawet zintegrowane elementy ocieplenia w samym zestawie transfuzji, szczególnie korzystne dla szybkich transfuzji w ustawieniach awaryjnych.
Bardziej kompaktowe i przyjazne dla użytkownika wzory
Pulsowanie większej wydajności i łatwości stosowania w ruchliwych środowiskach klinicznych prowadzi do:
-
Miniaturyzacja: Wysiłki w celu uczynienia zestawów transfuzji bardziej kompaktowymi, lżejszymi i łatwiejszymi w obsłudze, szczególnie do użytku w terenie (np. Medycyny wojskowe, ratunkowe usługi medyczne).
-
Uproszczone mechanizmy gruntowania: Projekty, które upraszczają lub automatyzują proces gruntowania, co dodatkowo zmniejszając ryzyko zatorowości powietrza i poprawę przepływu pracy.
-
Ulepszenia ergonomiczne: Ulepszenia projektowania zacisków, skoków i złączy, aby uczynić je bardziej intuicyjnymi i mniej podatnymi na błędy użytkownika, zwiększając w ten sposób ogólną wrażenia użytkownika dla świadczeniodawców.
Te innowacje podkreślają przyszłość, w której zestawy transfuzji krwi są nie tylko przewodami, ale aktywnymi uczestnikami w zapewnieniu najwyższego poziomu bezpieczeństwa, precyzji i wydajności opieki nad pacjentem.
VIII. Wniosek
. Zestaw transfuzji krwi , często postrzegane jako prosty kawałek plastikowych rur, jest w rzeczywistości wyrafinowanym i niezbędnym urządzeniem medycznym. Od podstawowych początków wieków po wysoce zaprojektowane, sterylne i często „inteligentne” systemy dzisiejszych, jego ewolucja odzwierciedla postęp w samej medycynie transfuzji.
To urządzenie służy osobliwemu celowi podtrzymującemu życie: bezpieczne i skuteczne przenoszenie składników krwi i krwi z dawcy do biorcy. Każdy komponent z kolec and Komora kroplowa z jego ważnym filtr , do rury and zaciski , jest skrupulatnie zaprojektowany w celu zapewnienia kontrolowanego przepływu i zapobiegania przejściu szkodliwych cząstek stałych i powietrza. Specjalistyczne zestawy, takie jak te Pacjenci pediatryczni , redukcja leukocytów , ocieplenie krwi , I Szybkie transfuzje , podkreśl możliwość dostosowania tej podstawowej technologii do różnorodnych potrzeb klinicznych i rygorystycznych wymagań bezpieczeństwa.
Ciągłe innowacje w zestawach transfuzji krwi, z trendami pochylonymi w kierunku Zintegrowane inteligentne systemy , Ulepszona filtracja , I Ulepszone funkcje bezpieczeństwa , podkreśla ciągłe zaangażowanie w samopoczucie pacjentów. Te przyszłe postępy obiecują jeszcze większą precyzję, zmniejszenie błędu ludzkiego i proaktywne podejście do potencjalnych powikłań.
Ostatecznie zestaw transfuzji krwi jest czymś więcej niż tylko kanałem; To krytyczny link w łańcuchu opieki ratuje niezliczone życie Codziennie, wspieranie pacjentów poprzez uraz, przewlekłą chorobę i złożone procedury medyczne. Jego rola, choć często za kulisami, pozostaje absolutnie fundamentalna dla współczesnej opieki zdrowotnej, wypełniając lukę między darowizną życiową a potrzebującym pacjentem.
-